脊髄外来
当院では、高齢者社会の到来に対して、脊髄疾患の治療にも力を入れております。
平成25年4月より慈恵医大脊髄外科のスタッフによる脊髄外来を行い、頸椎、腰椎変性疾患
を中心に、年間20-30例の外科治療を行い、QOLの改善に努めております。
以下の自覚症状がある場合、、ご相談ください。
1.手や足のしびれや痛み、動かしにくさ(箸が使いずらいボタンをかけにくいなど)。
2.足が重い、つまずきやすい、歩くと足が痛くなり、、休むと楽になる。
担当医師
長島弘泰 東京慈恵会医科大学 脳神経外科 脊髄脊椎部門
日本脳神経外科学会専門医
日本脊髄学会認定医
大橋洋輝 東京慈恵会医科大学 脳神経外科 脊髄脊椎部門
日本脊髄外科学会 理事
日本脳神経外科学会専門医
日本脊髄学会認定医
主な対象疾患
椎間板ヘルニア、頚椎症、腰椎脊椎管狭窄症、腰椎すべり症、脊髄腫瘍、脊髄係留症候群など
診察日
第1・2・4・5土曜日 午前8時30分受付~11時30分まで
予約制ではございませんので、上記の受付時間内にご来院ください。
<関連ホームページ>
http://neurosurgery.jp/spine/index.html
平成25年4月より慈恵医大脊髄外科のスタッフによる脊髄外来を行い、頸椎、腰椎変性疾患
を中心に、年間20-30例の外科治療を行い、QOLの改善に努めております。
以下の自覚症状がある場合、、ご相談ください。
1.手や足のしびれや痛み、動かしにくさ(箸が使いずらいボタンをかけにくいなど)。
2.足が重い、つまずきやすい、歩くと足が痛くなり、、休むと楽になる。
担当医師
長島弘泰 東京慈恵会医科大学 脳神経外科 脊髄脊椎部門
日本脳神経外科学会専門医
日本脊髄学会認定医
大橋洋輝 東京慈恵会医科大学 脳神経外科 脊髄脊椎部門
日本脊髄外科学会 理事
日本脳神経外科学会専門医
日本脊髄学会認定医
主な対象疾患
椎間板ヘルニア、頚椎症、腰椎脊椎管狭窄症、腰椎すべり症、脊髄腫瘍、脊髄係留症候群など
診察日
第1・2・4・5土曜日 午前8時30分受付~11時30分まで
予約制ではございませんので、上記の受付時間内にご来院ください。
<関連ホームページ>
http://neurosurgery.jp/spine/index.html
頚椎前方除圧固定手術
首の前の部分を切開し、首の部分の脊椎(頚椎:けいつい)に前方から侵入する方法です。
手術の目的
脊髄や神経を圧迫している軟骨である椎間板やガタガタにより生じた骨の棘(骨棘:こつきょく)をある程度取り除き、ぐらぐらしている椎間板のスペースが動かないように固定しようとする手術です。椎間板のスペースにケージ(右下)と言うものを入れて、2,3ヵ月後に徐々にケージの周りに自分の骨が出来てきて、椎間板が自分の骨で満たされるようになり、固定が完了するものです。
これにより、脊髄に対する圧迫を解除して、これ以上脊髄の障害が起きないように進行予防をする、あるいは、神経の圧迫を解除して、なおかつグラグラをなくして、少しでも今の症状が良くなることを目的とする手術です。
これにより、脊髄に対する圧迫を解除して、これ以上脊髄の障害が起きないように進行予防をする、あるいは、神経の圧迫を解除して、なおかつグラグラをなくして、少しでも今の症状が良くなることを目的とする手術です。
手術の成功の確率
 自分たちが大きなトラブルもなく予定通りに手術が遂行できる確率は95%以上あると思います。そうすれば、上記の最低限度の目的である、「症状の進行予防」は成し遂げられるのではと思っております。
自分たちが大きなトラブルもなく予定通りに手術が遂行できる確率は95%以上あると思います。そうすれば、上記の最低限度の目的である、「症状の進行予防」は成し遂げられるのではと思っております。手術法
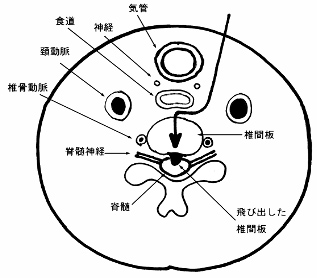 手術は全身麻酔で行います。
手術は全身麻酔で行います。首のしわに沿った皮膚を通常、5cmほど切開します。右の図のようなルートで頚椎の前の部分に到達して、病んでいる軟骨である椎間板やガタガタにより生じた骨の棘(骨棘:こつきょく)を顕微鏡で拡大して取り除きます。
これにより、頚椎の中の脊髄やそこから出る神経への圧迫がある程度解除されたところで、胸の前の骨(胸骨:きょうこつ)から骨の一部を取り(胸の前の部分に3cmほど切開します)、その骨をチタンで出来たケージというケースの中に埋め込みます。その自分の骨で満たされたケージを取り除いた椎間板のスペースに挿入します(右図)。
あとは、首の傷を縫合して手術を終えます。
手術の合併症
 手術に際して、患者さんにとっていろいろな不利益なことは、人間が人間を扱う以上必然的に起こりえるものであります。これらを手術合併症と称しており、以下に挙げるようなものが含まれますが、これらの発生確率は当診療科では4%前後で推移しています。
手術に際して、患者さんにとっていろいろな不利益なことは、人間が人間を扱う以上必然的に起こりえるものであります。これらを手術合併症と称しており、以下に挙げるようなものが含まれますが、これらの発生確率は当診療科では4%前後で推移しています。怖いことが以下に列挙されていますが、治療側の「説明義務」とそれに基づく患者さん側の「自己決定権」という観点から必要なものとご理解くださいませ。
1. 命にかかわる合併症
| (1) | 全身麻酔にかかわるような、心臓、肺、脳などの重要臓器に障害が現れることがあります。偶発的な病気の発生と技術上の問題とがあると思いますが、特に高齢者では多いかと思います。詳しくは麻酔科医師にお尋ねください。 |
| (2) | 手術中や手術直後、じっと足を動かさないでいやすいです。すると、エコノミークラス症候群と言って、足の血管に血の塊(血栓:けっせん)が出来てしまい、それが、後になって肺の方まで流れていって、肺の血管を詰まらせて、呼吸にトラブルが生じ、命も脅かすことがあります(肺塞栓:はいそくせん)。通常の予防手段はとっておりますが、完全に防ぐことは出来ません。 |
| (3) | この手術のルートは、喉の前にある肺に空気を送る「気管」、胃に食物を送る「食道」、その脇には、脳へ血液を送る「頚動脈」、また、頚椎の横にはやはり脳へ血液を送る「椎骨動脈」があります。これらを万が一傷つけると、命にかかわることがあり得ます。 |
| (4) | どんな手術でも、手術後に出血が新しく起きてしまい、それが徐々に手術したところに溜まることがあります。この前方手術では、これにより気管が圧迫されて息ができなくなるトラブルが起こりえます。今まで1度だけ起きました。幸いに命には別状はありませんでした。 |
2.神経機能的な合併症
| (1) | 椎間板や骨棘を取り除いているときに、中の脊髄や神経を傷つけることがあります。これにより、術後に手の痺れが強くなったり、手や腕が上がらなくなったり、などと言う感覚障害や運動障害を起してしまいます。神経を切ってしまうことはごくごく稀ですので、徐々にとは思いますが、時間とともに改善してくれることが多いです。 |
| (2) | 脊髄や神経まで切ってしまうことはないのでしょうが、それらを包んでいる膜(硬膜:こうまく)を傷つけてしまうことがあります。すると、膜の中では脳からの水(髄液:ずいえき)が脊髄の方まで循環していますので、お水が漏れてしまうことがあります(髄液漏:ずいえきろう)。その水漏れを放置しておくと、傷の表面まで溢れてきて、逆にそこからばい菌が入り込む(感染)ことがあり危険な状態となります。それを防がなくてはなりませんので、髄液漏を発見した場合、針で縫い合わせても、針穴から水が漏れてしまうので、フィブリングルーと言う血液の製剤から出来た「糊」のようなものをそこに塗ってくる事があります。 |
3.そのほかの合併症
| (1) | 本手術でおきえることとしては、やはりケージと言う異物を使う手術ですので、感染が起きる確率が2%程度はあります。もしも、感染が診断されたときには、異物であるこのケージを取り除く手術を行うことになると思います。 |
| (2) | 本手術でおきえることとしては、やはりケージと言う異物を使う手術ですので、感染が起きる確率が2%程度はあります。もしも、感染が診断されたときには、異物であるこのケージを取り除く手術を行うことになると思います。 |
| (3) | 手術後に膀胱炎になったり、傷の治りが悪かったり、チューブのあとが身体表面の一部に残ったりなどの、種々のトラブルが起きることがあります。 |
| (4) | 手術前後で使用する種々のお薬などでのアレルギーも起こりえます。 |
| (3) | 神経と言っても脊椎からは離れているのですが、ルートの図にもありますが、気管と食道の間にある声帯へ行く神経を押してしまい、術後に「声がかれる」と言う方がいらっしゃいます。しかし、徐々にですが改善することが多いです。 |
他の手術法の選択
私たちは固定材料にチタンで出来たケージを使用しています。このケージにはいろいろな形状のものが開発されていますが、私たちが使用するものも、現在では整形外科脳神経外科で広く使われているものです。このチタンのケージの代わりにセラミックで出来たもの(スペーサー)を挿入する先生もいらっしゃいます。そのほかでは、自分の骨盤の骨を採取して用いるもの、さらに、その上にチタン製のプレートとスクリューで固定するものがあります。
自分の骨では、癒合率が悪いかもしれない、さりとて、プレートを使うと、プレートやそれを固定するスクリューでのトラブルが怖いこと、セラミックは骨癒合の時期が遅いように思えることより、私たちはケージを使用しています。
自分の骨では、癒合率が悪いかもしれない、さりとて、プレートを使うと、プレートやそれを固定するスクリューでのトラブルが怖いこと、セラミックは骨癒合の時期が遅いように思えることより、私たちはケージを使用しています。
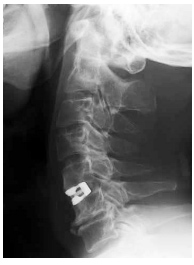
頚椎椎弓形成術(頚椎後方除圧手術)
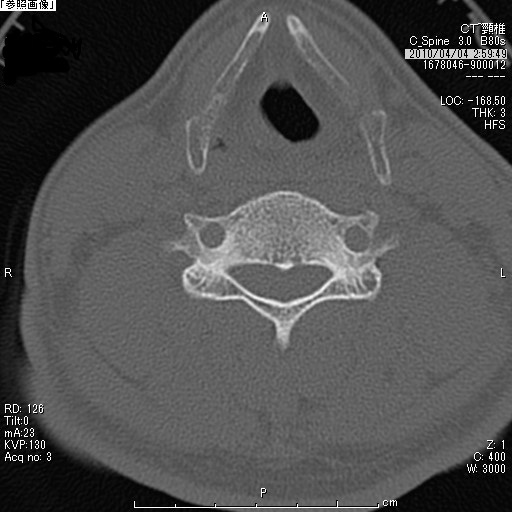 | 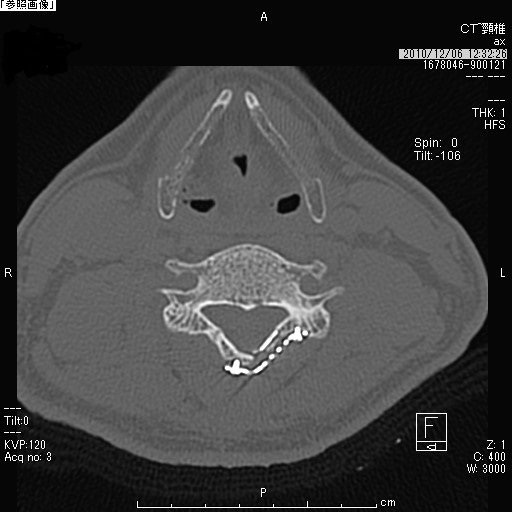 |
| 頚椎症術前CT | 頚椎症術後CT |
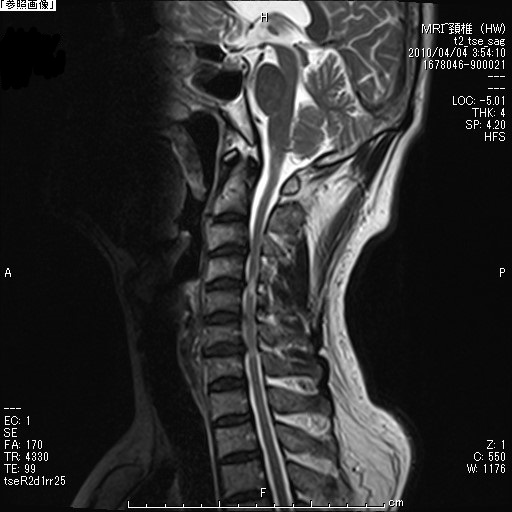 | 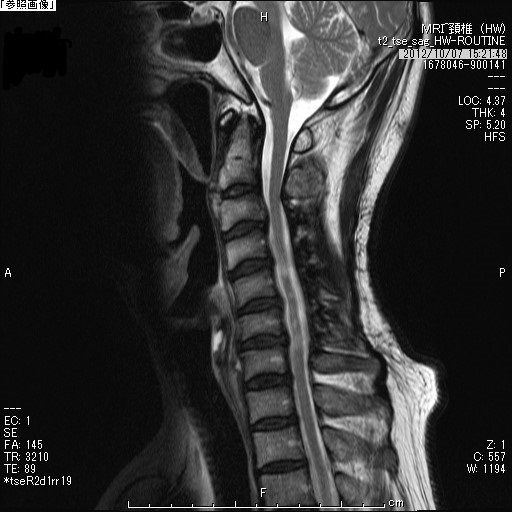 |
| 頚椎症術前MRI | 頚椎症術後MRI |
首の後ろの部分を切開し、首の部分の脊椎(頚椎:けいつい)のワッカを後ろから広げるイメージの手術をします。
手術の目的
脊椎の中のワッカ(脊柱管)に入っている脊髄が圧迫されているので、その入れ物の後ろの部分を広げようとする手術です。脊髄の入れ物の形は変えられますが、脊髄の傷を戻すものではありません。したがって、脊髄の傷は残りますので、手術の目的は脊髄由来の症状を良くするためではなく、これ以上脊髄の障害が起きないように進行予防をすることであることをご理解ください。
手術の成功の確率
自分たちが大きなトラブルもなく予定通りに手術が遂行できる確率は95%以上であると思います。このように予定通り行けば、上記の最低限度の目的である、「症状の進行予防」は成し遂げられるのではと思っております。
手術法
われわれが行っている椎弓形成術の手術方法は、2001年にアメリカの脳神経外科学会学会誌および日本の脊椎脊髄外科の医学専門誌に掲載されましたが、それを紹介します。
手術の実際
全身麻酔をかけて手術を行います。
首の後ろの部分に約5cm程度のまっすぐな皮膚の傷(切開)を作り、そこから頚椎に達してゆきます。
下の図のように操作をして、頚椎の輪(脊柱管といいます)の後ろの部分の「屋根」これを椎弓と呼びますが、これにドリルなどで切開を加えて、椎弓を持ち上げるわけです。持ち上げた椎弓はチタン製のスペーサーという部品で固定します。
それにより、脊柱管はこれまでより後方に5-10mmくらいはスペースが出来ることになり、圧迫を受けている脊髄は後ろに逃げることが出来るわけです。
通常、この手術は2時間前後で終わり、出血量も多いものではありませんので、輸血する必要はゼロに近いです。
首の後ろの部分に約5cm程度のまっすぐな皮膚の傷(切開)を作り、そこから頚椎に達してゆきます。
下の図のように操作をして、頚椎の輪(脊柱管といいます)の後ろの部分の「屋根」これを椎弓と呼びますが、これにドリルなどで切開を加えて、椎弓を持ち上げるわけです。持ち上げた椎弓はチタン製のスペーサーという部品で固定します。
それにより、脊柱管はこれまでより後方に5-10mmくらいはスペースが出来ることになり、圧迫を受けている脊髄は後ろに逃げることが出来るわけです。
通常、この手術は2時間前後で終わり、出血量も多いものではありませんので、輸血する必要はゼロに近いです。
 | 脊椎を片方展開したところです。 |
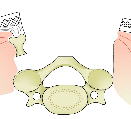 | 棘突起という後ろにある出っ張りを切り取ったところです。 |
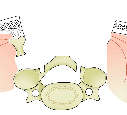 | 溝を掘ったところです。 |
 | 椎弓部分を持ち上げたところです。 |
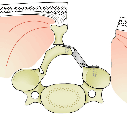 | 最後に、棘突起を繋ぎ合わせたところです。 |
手術法について
 今回紹介した方法は、多くの施設で行っているものと大きく差はありません。椎弓部分を持ち上げたときに、それを固定するために、スペーサーというもの(金属あるいはセラミックでできているもの)をその間に挿入する場合がほとんどです。上図のグレーで描かれている物です。
今回紹介した方法は、多くの施設で行っているものと大きく差はありません。椎弓部分を持ち上げたときに、それを固定するために、スペーサーというもの(金属あるいはセラミックでできているもの)をその間に挿入する場合がほとんどです。上図のグレーで描かれている物です。従来日本ではスペーサーとしては、セラミック製品が多く使われていましたが、海外ではチタン製品が主流でありました。日本だけ・というのはガラパゴス携帯と同じ運命になりかねないと思いました。我々は、独自にチタン製品のスペーサーを発案して、日本で開発された初めての製品としては2013年に医療用材料として認可されました。バスケット・プレートと登録されましたが、このスペーサーはその後も多くの施設で賛同を得て、使用されています。
この手術のプロトタイプは2004年に刊行された日本の脳神経外科の教科書とも言うべき「脳神経外科大系」という本に掲載されております。
手術の合併症
手術に際して、患者さんにとっていろいろな不利益なことは、人間が人間を扱う以上必然的に起こりえるものであります。これらを手術合併症と称しており、以下に挙げるようなものが含まれますが、これらの発生確率は当診療科では4%前後で推移しています。
怖いことが以下に列挙されていますが、治療側の「説明義務」とそれに基づく患者さん側の「自己決定権」という観点から必要なものとご理解くださいませ。
怖いことが以下に列挙されていますが、治療側の「説明義務」とそれに基づく患者さん側の「自己決定権」という観点から必要なものとご理解くださいませ。
1. 命にかかわる合併症:
| (1) | 全身麻酔にかかわるような、心臓、肺、脳などの重要臓器に障害が現れることがあります。偶発的な病気の発生と技術上の問題とがあると思いますが、特に高齢者では多いかと思います。詳しくは麻酔科医師にお尋ねください。 |
| (2) | 手術中や手術直後、じっと足を動かさないでいやすいです。すると、エコノミークラス症候群と言って、足の血管に血の塊(血栓:けっせん)が出来てしまい、それが、後になって肺の方まで流れていって、肺の血管を詰まらせて、呼吸にトラブルが生じ、命も脅かすことがあります(肺塞栓:はいそくせん)。通常の予防手段はとっておりますが、完全に防ぐことは出来ません。 |
2.機能的な合併症
| (1) | 手術の傷や首の後ろの部分の筋肉痛は手術後数日で取れますが、慢性的な首の後ろの「こり」はこの手術では宿命的に背負わなくてはなりません。これは、胃腸の手術を行えば、お腹の筋肉は切りますので、お腹が硬くひきつれるのと同じことです。 |
| (2) | 椎弓を持ち上げる操作の途中に、脊髄や神経を圧迫してしまい、今よりも一時的に脊髄や神経の症状、具体的には「手がしびれる」「腕が曲がらない」などの症状が出る可能性があります。 |
| (3) | 膜(硬膜:こうまく)を傷つけてしまうことがあります。すると、膜の中では脳からの水(髄液:ずいえき)が脊髄の方まで循環していますので、お水が漏れてしまうことがあります(髄液漏:ずいえきろう)。その水漏れを放置しておくと、傷の表面まで溢れてきて、逆にそこからばい菌が入り込む(感染)ことがあり危険な状態となります。それを防がなくてはなりませんので、髄液漏を発見した場合、針で縫い合わせても、針穴から水が漏れてしまうので、フィブリングルーと言う血液の製剤から出来た「糊」のようなものをそこに塗ってくる事があります。 |
| (4) | 基本的に脊髄を助けるために椎弓を後ろへ移動させるわけですが、それにより脊髄が急に後ろへ移動するので、脊髄から出る神経が引き伸ばされてしまい、上の(イ)と同じような症状が出ることがあります。腕が上がりにくいとか肩の周りがしびれるなどの症状がでます。3%くらいには起き得るといわれています。通常は、6ヶ月から1年くらいで戻る場合が多いです。 |
| (5) | 手術後にせっかく持ち上げた椎弓が落ち込んでしまい、再閉鎖という事態になることがあります。 |
| (6) | 頚椎の手術をするので、頚椎全体の並び方(アライメントと呼びます)が悪くなり、生理的には前に弓なりのアライメントが崩れて、トラブルを起こすことがあります。 |
| (7) | どんな手術でもつき物ですが、ばい菌がついたり、術後に出血など起こす可能性があり得ます。手術後に膀胱炎になったり、傷の治りが悪かったり、チューブのあとが身体表面の一部に残ったりなどの、種々のトラブルが起きることがあります。 |
| (8) | 手術前後で使用する種々のお薬などでのアレルギーも起こりえます。 |
他の手術法の選択
他の施設でも、持ち上げた椎弓を固定する種々のついたて(スペーサーと称しています)が使われています。基本的には同じ目的であり、大きな違いはありません。
腰椎後方手術
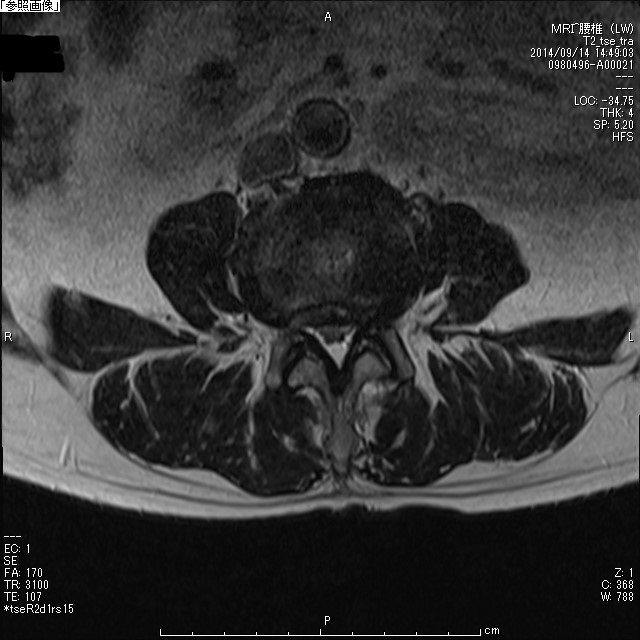 | 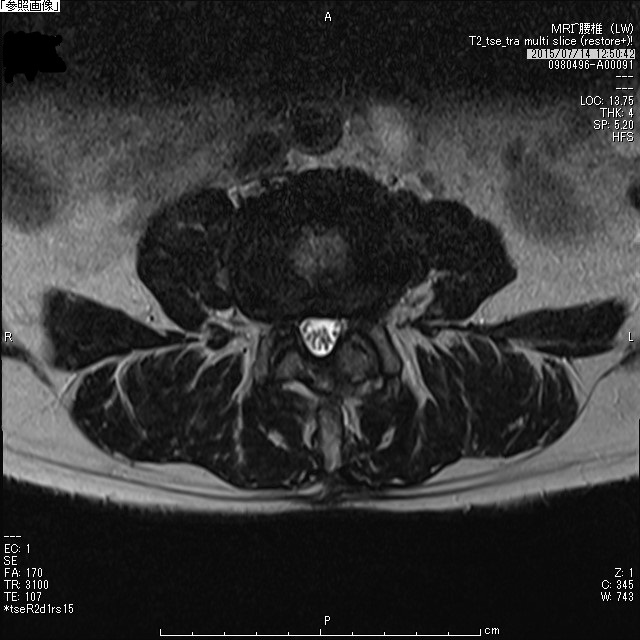 |
| 腰部脊柱管狭窄症術前MRI水平断 | 腰部脊柱管狭窄症術後MRI水平断 |
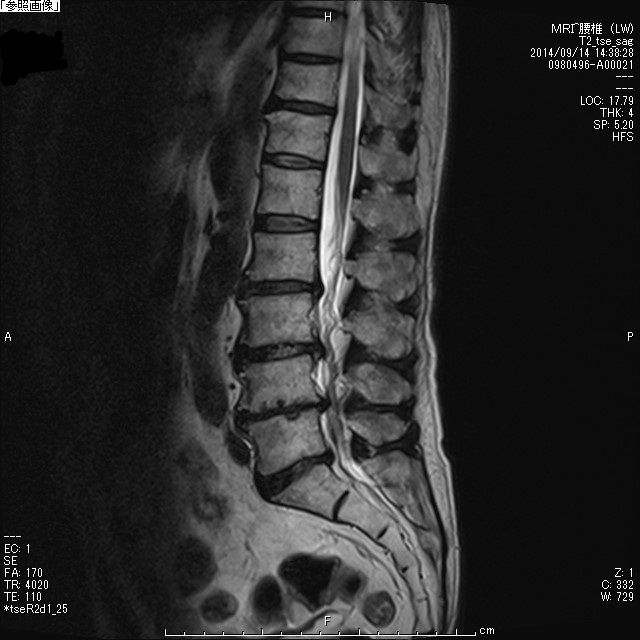 | 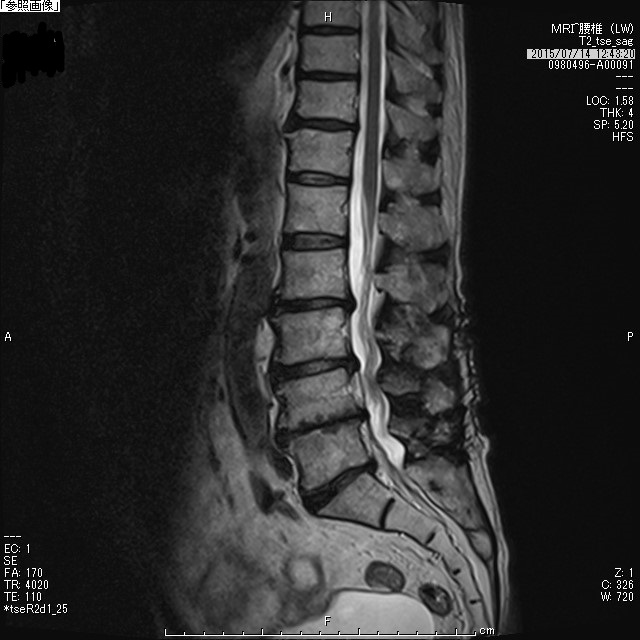 |
| 腰部脊柱管狭窄症術前MRI矢状断 | 腰部脊柱管狭窄症術後MRI矢状断 |
手術の目的
手術によって得られるものと失うものがあります。
手術をすることによって筋肉は傷つくので、手術後に腰が重いなどの症状はでます。
手術により、症状(足の痺れや痛み)が改善する確率は一般的には90%以上望めると思います。しかし、すべて消失するというより、「改善する」「良くなる」「日常生活に耐えられる」というものであると思います。
手術をすることによって筋肉は傷つくので、手術後に腰が重いなどの症状はでます。
手術により、症状(足の痺れや痛み)が改善する確率は一般的には90%以上望めると思います。しかし、すべて消失するというより、「改善する」「良くなる」「日常生活に耐えられる」というものであると思います。
手術方法
手術は全身麻酔で行いますが、実際、種々の手術方法があります。手術時間は患者さんの手術部位の状態によって異なりますが、どの手術法でも、通常2-4時間くらいです。ここでは代表的な二つの方法を紹介しますが、手術に際しては、患者さんにあった方法を選択します。
1.片側進入、脊柱管減圧術
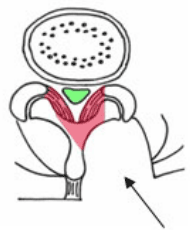 多く場合、腰の後ろの皮膚を3-5cmくらい切って、後ろから圧迫を解除する手術を行います。背中の筋肉を片方だけ広げて、腰椎の後ろに達します。そして、後ろの部分(椎弓)を削り、さらに顕微鏡を使って反対側まで削ります。そこで、厚くなった靭帯を取り除き、神経の圧迫を解除します。(右の図の赤色の部分です)
多く場合、腰の後ろの皮膚を3-5cmくらい切って、後ろから圧迫を解除する手術を行います。背中の筋肉を片方だけ広げて、腰椎の後ろに達します。そして、後ろの部分(椎弓)を削り、さらに顕微鏡を使って反対側まで削ります。そこで、厚くなった靭帯を取り除き、神経の圧迫を解除します。(右の図の赤色の部分です)2.両側進入、開窓術
 1と同じように切開しますが、棘突起を真ん中で割ってから、展開します。これにより腰の周りの筋肉のダメージを少なくしようとするものです。1の片側進入と異なり、真上から見ることが出来るので、より安全に神経の圧迫を取り除くことが出来ます。しかし、棘突起という腰椎の上下の連結部分を一時的に破壊することになります。しかし、割った骨は多くの場合あとでくっつきますので、心配は要りません。
1と同じように切開しますが、棘突起を真ん中で割ってから、展開します。これにより腰の周りの筋肉のダメージを少なくしようとするものです。1の片側進入と異なり、真上から見ることが出来るので、より安全に神経の圧迫を取り除くことが出来ます。しかし、棘突起という腰椎の上下の連結部分を一時的に破壊することになります。しかし、割った骨は多くの場合あとでくっつきますので、心配は要りません。手術の危険性は?
手術そのもので命にかかわることはありません。麻酔をかけるという問題や、術後に肺炎や血栓症(エコノミークラス症候群)を起こしてしまうと生命にかかわることがありますが、これはどの手術でも起こり得ることです。
その他で起き得ることは以下の事柄です。これら全体で、5-10%程度だと思います。
その他で起き得ることは以下の事柄です。これら全体で、5-10%程度だと思います。
1. 骨を削っているときや、靭帯を切除しているときに、神経を傷つける、あるいは切ってしまうということが起こりえます。
2. 神経は膜に包まれていてその中に髄液という水が循環しています。手術に際して神経は切りませんが、膜を傷つけ、髄液がもれることがあります。それが皮膚の下まで来て、ばい菌が入ってしまうことがあり得ます。髄液漏と呼びます。この髄液漏が出来た場合は、ヒトの血液から成分だけ抽出した「フィブリン糊」を使うことがあります。
3. この手術では、腰椎の接続部分は極力傷つけないように行います。削りすぎた接続部分は戻らないので、いつも「削り過ぎないように」と心がけています。ですので、終わってみると削り足りなかったということがあり得るわけです。その場合、症状の改善が良くないので、もう一回ということもあり得るわけです。
4. 一方、接続部分を削らないように注意していますが、これにより連結が弱まり、腰椎の「ずれ」を起こす、つまり「すべり症」を悪化させることがあります。また、グラグラが残っていると、再び圧迫を解除した部位が狭くなり、症状が再発することがあります。この4と5の二つの問題は、術後しばらくしてから判明することになります。
2. 神経は膜に包まれていてその中に髄液という水が循環しています。手術に際して神経は切りませんが、膜を傷つけ、髄液がもれることがあります。それが皮膚の下まで来て、ばい菌が入ってしまうことがあり得ます。髄液漏と呼びます。この髄液漏が出来た場合は、ヒトの血液から成分だけ抽出した「フィブリン糊」を使うことがあります。
3. この手術では、腰椎の接続部分は極力傷つけないように行います。削りすぎた接続部分は戻らないので、いつも「削り過ぎないように」と心がけています。ですので、終わってみると削り足りなかったということがあり得るわけです。その場合、症状の改善が良くないので、もう一回ということもあり得るわけです。
4. 一方、接続部分を削らないように注意していますが、これにより連結が弱まり、腰椎の「ずれ」を起こす、つまり「すべり症」を悪化させることがあります。また、グラグラが残っていると、再び圧迫を解除した部位が狭くなり、症状が再発することがあります。この4と5の二つの問題は、術後しばらくしてから判明することになります。
手術後は?
傷の痛みは3日程度続きますが、われわれが行っている方法でしたら、昔ながらの方法と異なり、手術の翌日からトイレくらいは歩いてもよろしいでしょうし、ベッドの上で座ることもできます。したがって、術後の老人ボケとか肺炎・血栓症なども起こりにくいでしょう。
傷が綺麗になった7-10日後くらいには、多くの方は退院されます。
傷が綺麗になった7-10日後くらいには、多くの方は退院されます。